L'ostéochondrose est un complexe de maladies dystrophiques et dégénératives du tissu cartilagineux des disques intervertébraux. La maladie peut se développer au niveau de la colonne cervicale, thoracique ou lombaire. L'ostéochondrose s'accompagne de douleurs et de troubles des systèmes vasculaire et nerveux.
Ce type de maladie est le plus courant et survient également chez les jeunes. La plus dangereuse est l'ostéochondrose cervicale, car elle s'accompagne d'un pincement de la racine nerveuse provenant de la moelle épinière et d'une altération de la circulation sanguine intracrânienne due à la pression des disques intervertébraux déformés sur les vaisseaux sanguins.
L'artère vertébrale, le plus gros vaisseau sanguin irriguant le cerveau, traverse les ouvertures des vertèbres cervicales. La pression sur cette artère peut entraîner des complications dangereuses telles qu'une maladie coronarienne et même un accident vasculaire cérébral.
L’ajustement serré des vertèbres cervicales signifie que même le moindre déplacement entraîne une compression des nerfs et des vaisseaux sanguins. Cela entraîne une sensibilité cutanée réduite, une perte partielle de l’audition et de la vision et d’autres troubles nerveux.
Raisons
L'ostéochondrose de la colonne cervicale est causée par des causes internes (endogènes) et externes (exogènes).
Les raisons internes incluent :
- Facteurs génétiques (héréditaires);
- Troubles du développement intra-utérin du cartilage et du tissu osseux de la colonne vertébrale ;
- Facteurs liés à l'âge affectant les modifications du tissu cartilagineux ;
- Troubles métaboliques.
Les raisons externes sont plus diverses :
- Pression excessive sur les vertèbres en raison d'une charge incorrecte ;
- Blessures diverses et atteintes à la colonne vertébrale et au dos (ecchymoses, chutes, entorses, fractures) ;
- maladies infectieuses;
- dystrophie des muscles de la colonne vertébrale;
- Mauvaise posture sous forme de flexion vers l'avant et de courbure en forme de S de la colonne vertébrale ;
- Travailler dans une position inconfortable ;
- tirer des objets lourds;
- pieds plats;
- obésité;
- intoxication;
- hypothermie;
- Oreillers inconfortables pour dormir ;
- Conditions environnementales défavorables ;
- Manque de vitamines ou de microéléments (calcium, phosphore, manganèse, zinc, vitamine D) ;
- Inactivité physique (manque d'activité physique).
L'ostéochondrose cervicale survient plus souvent chez les personnes qui mènent une vie sédentaire et sédentaire et qui exercent une activité mentale. Cependant, cela survient parfois chez les athlètes, les athlètes ou les personnes dont le travail nécessite des flexions fréquentes et des mouvements brusques.
Symptômes
Les manifestations de l'ostéochondrose cervicale sont très différentes. Cela comprend :

- Douleur dans le cou se propageant à l’arrière de la tête, aux yeux et aux oreilles et à la ceinture scapulaire ;
- Douleur dans les membres supérieurs qui s'aggrave au moindre effort ;
- Tensions musculaires et mobilité limitée du cou, surtout le matin ;
- douleur en pliant et en tournant la tête;
- Engourdissement de la colonne cervicale après avoir dormi ;
- Difficulté à bouger les bras, amplitude de mouvement limitée ;
- sensation de brûlure, d'engourdissement et de picotement dans les membres supérieurs ;
- Maux de tête, qui sont principalement localisés à l’arrière de la tête mais peuvent également s’étendre aux tempes et à la zone vertex ;
- acouphènes;
- Détérioration de la vision et de l'audition (périodique et constante) ;
- engourdissement de la langue;
- douleur au niveau de la poitrine ou entre les omoplates, qui n'est pas éliminée par la nitroglycérine et dépend de la posture ;
- Croissance excessive de tissu conjonctif dans la région du cou ;
- Fatigue et épuisement constants ;
- Envie de dormir;
- nausée;
- diplopie (vision double);
- Crunch dans les vertèbres.
Evolution de la maladie et complications possibles
Même une légère charge sur la partie supérieure peut conduire au développement d'une ostéochondrose cervicale - cette zone de la colonne vertébrale est très à risque. Les changements dégénératifs qui conduisent à la formation d’ostéophytes (excroissances du tissu osseux) contribuent à l’irritation et à la tension des muscles environnants, qui exercent encore plus de pression sur le cartilage et les articulations en réponse à l’impact. Cela conduit à la progression de la maladie – compression des artères et des nerfs.
Si la maladie n'est pas traitée, des renflements et des hernies au niveau des disques intervertébraux apparaissent, entraînant une limitation significative de la mobilité de la colonne vertébrale et nécessitant éventuellement une intervention chirurgicale.
En cas de graves modifications dégénératives du tissu cartilagineux et d'un manque de traitement, ce que l'on appelle le «syndrome radiculaire» peut se développer - des lésions des nerfs cervicaux. Cela entraîne une augmentation et une progression de tous les symptômes ci-dessus, et peut également conduire à la parole, à la respiration et même à un phénomène aussi rare qu'un hoquet constant.
La racine enflammée peut progressivement occuper toute la zone du canal rachidien, provoquant une augmentation des syndromes douloureux et de graves troubles de la régulation nerveuse des membres et des muscles du visage. Une altération du flux sanguin cérébral peut entraîner un affaiblissement des capacités intellectuelles, de la mémoire et de l'attention et conduire à un accident vasculaire cérébral.
L'ostéochondrose survient avec des périodes d'exacerbation, au cours desquelles tous les symptômes sont particulièrement sévères, et avec des périodes de rémission. La durée de la rémission dépend du mode de vie du patient et des mesures préventives prises par lui.
Diagnostic
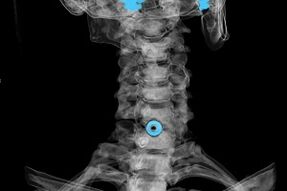
Le diagnostic repose sur les symptômes caractéristiques et sur :
- Rayons X. La méthode est inefficace, surtout dans les dernières étapes du développement de l'ostéochondrose.
- IRM (imagerie par résonance magnétique) de la colonne cervicale. Une méthode qui permet de visualiser les structures osseuses, les hernies discales, leur taille et leur sens d'évolution.
- Tomodensitométrie. Une solution moins efficace que l’IRM car la présence et la taille des hernies sont difficiles à déterminer.
- Échographie Doppler (pour identifier les pathologies des vaisseaux du cou). Cette méthode est utilisée en cas de suspicion de trouble circulatoire dans les artères. À l'aide d'un scan, vous pouvez déterminer la vitesse du flux sanguin et s'il existe des obstacles.
Traitement
Il est plus conseillé de traiter l'ostéochondrose au stade initial de la pathologie. Cependant, dans la pratique, les médecins sont consultés lorsque la maladie évolue vers des stades plus dangereux. L'automédication contre l'ostéochondrose est inacceptable et peut entraîner une détérioration de l'état général.
L'effet thérapeutique dans le traitement de l'ostéochondrose cervicale apporte des résultats positifs avec une approche intégrée - une combinaison de méthodes médicales et de physiothérapie.
Traitement médicamenteux
Les médicaments soulagent (éliminent) efficacement les symptômes de la douleur, mais n'affectent pas la cause de la pathologie, il est donc imprudent de traiter uniquement avec des médicaments.
Les médicaments du groupe AINS soulagent bien la douleur et l'inflammation - le remède le plus approprié est prescrit par le médecin traitant.
Des médicaments destinés à améliorer la circulation cérébrale et des médicaments qui influencent la relaxation des muscles du cou sont également utilisés. Les vitamines aux doses thérapeutiques (en particulier le groupe B et l'acide nicotinique) et les microéléments (préparations de calcium, de phosphore et de magnésium) aident.
Un traitement avec des chondroprotecteurs (compléments alimentaires) est pratiqué, qui restaurent le tissu intervertébral. Cependant, certains médecins considèrent ces médicaments comme inefficaces, voire inutiles, pour le traitement de l'ostéochondrose.
Les pommades et gels à usage externe ont un certain effet thérapeutique.
Traitements physiothérapeutiques et alternatifs
Dans les cliniques spécialisées qui s'occupent de l'orthopédie et du traitement des maladies du système musculo-squelettique, les méthodes de physiothérapie sont préférées aux méthodes médicamenteuses. Sur la base d'une anamnèse détaillée (anamnèse) et de diagnostics avancés, les médecins créent des programmes thérapeutiques individuels qui comprennent :

- électrophorèse (administration de médicaments à travers la peau à l'aide d'électrodes) ;
- Magnétothérapie (exposition aux champs magnétiques) ;
- Thérapie Amplipulse (traitement avec courants modulés);
- réflexologie;
- gymnastique orthopédique;
- Cours sur simulateurs spéciaux ;
- Massage;
- méthodes d'influence manuelle;
- thérapie par ultrasons;
- Thérapie au laser.
Le traitement de l'ostéochondrose avec des méthodes non traditionnelles est populaire – acupuncture, hirudothérapie (traitement par sangsue), ostéopathie.
Dans les cas avancés et en présence de complications, les médecins ont recours à la chirurgie.
Prévention
Le manque d'exercice et une mauvaise posture étant la cause la plus fréquente de l'ostéochondrose cervicale, les exercices thérapeutiques pouvant être effectués au travail - assis ou debout - constituent la meilleure mesure préventive.
De plus, afin de prévenir la maladie, il est nécessaire de consulter un orthopédiste dès le plus jeune âge et de corriger les troubles posturaux à temps.
Prévient l'ostéochondrose et une bonne nutrition, qui fournit au corps des micro-éléments essentiels. Dans le même temps, il ne faut pas autoriser la suralimentation, car l'excès de poids est l'une des raisons du stress excessif sur les disques intervertébraux.
Soyez prudent lorsque vous transportez des objets lourds et répartissez correctement la charge.
Le lieu de couchage, le matelas et l'oreiller jouent un rôle important : ils doivent être confortables et ne pas provoquer de tensions dans les muscles du dos et du cou.
Et surtout, évitez le stress, les tensions nerveuses et les émotions négatives.
Pronostic
Avec un traitement rapide et qualifié, le pronostic est favorable, mais cela dépend beaucoup du stade de la maladie, de la gravité des manifestations, de l'âge du patient et de son respect des recommandations médicales concernant le mode de vie, une bonne nutrition et l'élimination des mauvaises habitudes.


































